En bref
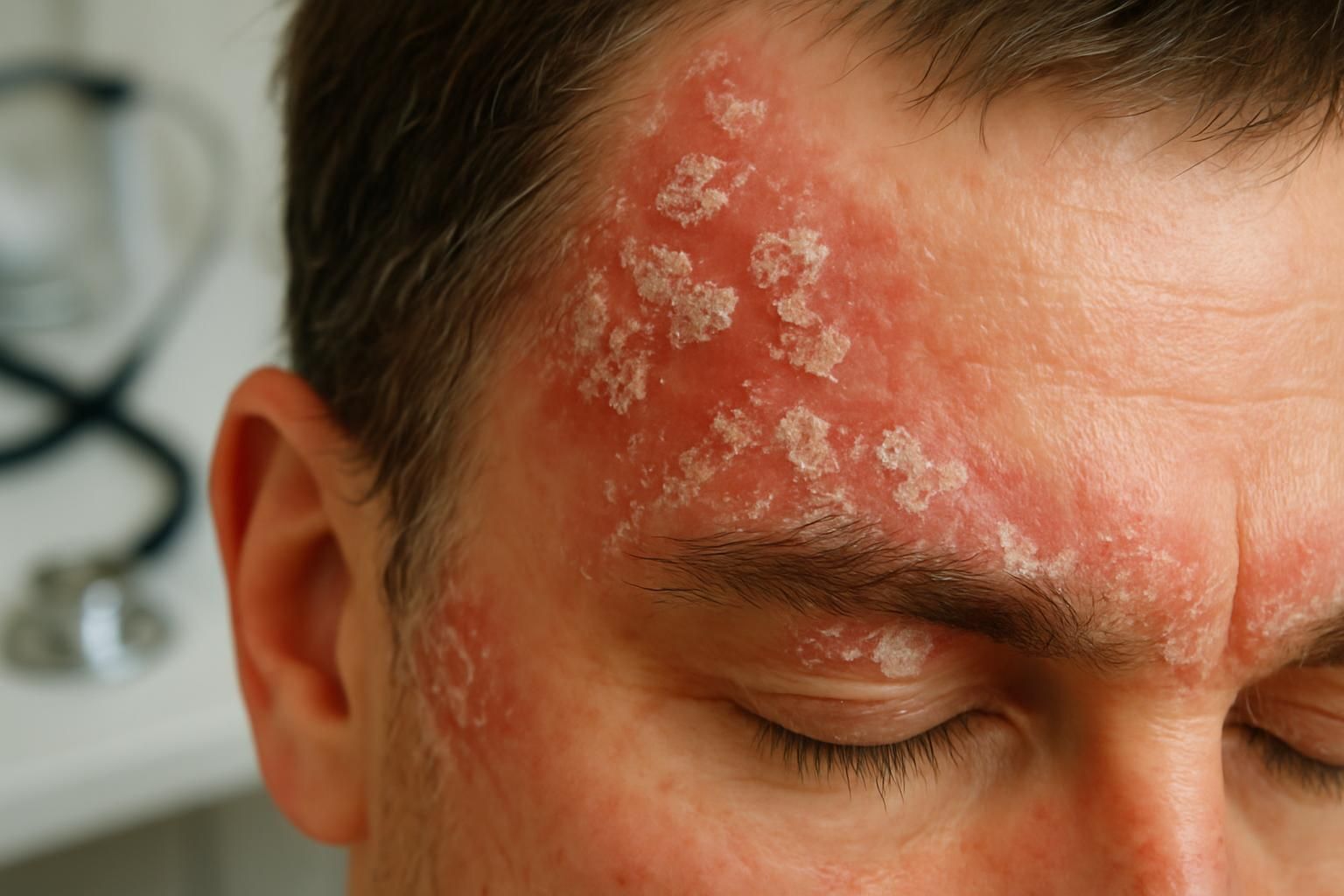
La dermite séborrhéique est une affection chronique inflammatoire de la peau, fréquemment marquée par des plaques rouges, squames et démangeaisons.
Elle touche principalement les zones riches en glandes sébacées comme le cuir chevelu, le visage ou le tronc, provoquant souvent l’apparition de pellicules.
Le champignon Malassezia furfur joue un rôle central dans sa physiopathologie, entre hyperprolifération et réaction immunitaire excessive.
Certains profils sont plus à risque : hommes jeunes, personnes avec peau grasse, stress intense, maladies associées comme le VIH ou la maladie de Parkinson.
Un diagnostic rapide et une prise en charge adaptée combinant traitements, mesures hygiéno-diététiques et suivi médical sont essentiels pour limiter les rechutes.
Les traitements comprennent antifongiques, dermocorticoïdes (avec précaution) et parfois des alternatives douces, ainsi que l’utilisation de shampooings spécifiques.
Comprendre la dermite séborrhéique : inflammation chronique de la peau et zones affectées
Présentation détaillée de la dermite séborrhéique et symptômes visibles
La dermite séborrhéique se distingue par son caractère inflammatoire chronique touchant la peau adultes et parfois nourrissons. Elle se manifeste par l’apparition de plaques rouges recouvertes de squames jaunâtres ou blanches. Ces derniers sont souvent accompagnés d’un prurit plus ou moins intense, créant une gêne notable au quotidien et pouvant engendrer des complexes, particulièrement chez les jeunes adultes.
La gêne esthétique et le sentiment d’irritation ou de grattage permanent sont des motifs fréquents de consultation. Chez certains, la maladie peut retentir sur la qualité de vie sociale ou professionnelle. Les symptômes évoluent par poussées, parfois saisonnières, alternant phases de rémission et recrudescence.

Les zones riches en glandes sébacées et leur rôle dans la dermite séborrhéique
La dermite séborrhéique cible prioritairement les régions cutanées dotées de nombreuses glandes sébacées, productrices de sébum. On retrouve surtout ces lésions sur :
Le cuir chevelu, avec présence de pellicules adhérentes ou grasses, parfois étendues jusqu’aux tempes ou lobes des oreilles.
Le visage, principalement la zone T (sillons nasogéniens, ailes du nez, sourcils, glabelle, parfois paupières).
Le tronc, souvent partie supérieure, creux sternal ou entre les omoplates.
D’autres localisations plus rares : régions génitales, plis inguinaux ou axillaires.
Au-delà de l’impact esthétique, l’atteinte de ces zones favorise la récurrence des symptômes, du fait d’un environnement riche en sébum, propice à l’activité du microbiote, notamment du champignon Malassezia.
Focus sur les pellicules et démangeaisons : manifestations typiques chez les jeunes adultes
Les pellicules constituent une manifestation emblématique de la dermite séborrhéique chez les 18-40 ans. Sur le cuir chevelu, elles se présentent sous forme de fines squames blanches ou jaunâtres, souvent grasses et d’aspect collant, facilement visibles à la racine des cheveux.
Le prurit (démangeaison), parfois insupportable, pousse à se gratter, aggravant l’inflammation et favorisant la surinfection. Ces signes s’étendent parfois vers le visage ou le tronc, rendant la maladie invalidante, tant sur le plan physique que psychologique.
La précocité des symptômes, leur tendance à rechuter, surtout en hiver ou lors de périodes de stress, rendent l’accompagnement essentiel pour développer des stratégies de gestion sur le long terme.
Le rôle de Malassezia furfur dans la physiopathologie de la dermite séborrhéique
Hyperprolifération fongique vs réponse immunitaire : la controverse scientifique
L’origine de la dermite séborrhéique s’articule en grande partie autour de la présence de Malassezia furfur, une levure lipophile faisant partie du microbiote normal de la peau. Deux théories principales s’opposent, alimentant le débat scientifique. La première évoque une simple hyperprolifération fongique, liée à l’excès de sébum qui créerait un « terrain favorable » pour Malassezia. La seconde privilégie un dérèglement de la réponse immunitaire de la peau face à cette levure, générant une réaction exagérée et pathogène.
Certaines études démontrent que les personnes atteintes n’hébergent pas forcément plus de Malassezia, mais que leur peau réagit de façon disproportionnée à la présence de la levure ou de ses métabolites.
Enzymes de Malassezia et leur impact pro-inflammatoire sur la peau
Un autre aspect déterminant dans la physiopathologie est la capacité de Malassezia à sécréter des enzymes lipasiques qui hydrolysent le sébum en différents acides gras libres. Ces métabolites sont particulièrement pro-inflammatoires et irritants pour la peau, favorisant le renouvellement accéléré des cellules cutanées, la formation de squames et la persistance des lésions.
Ce mécanisme explique pourquoi l’affection persiste ou récidive malgré l’absence de prolifération massive du champignon : ce n’est pas la quantité de Malassezia seule, mais la réaction de la peau à ses produits qui conditionne l’évolution.
Ce point souligne l’intérêt d’une approche thérapeutique combinant réduction du champignon et restauration de la barrière cutanée.
Facteurs de risque et mécanismes favorisants la dermite séborrhéique
Profil à risque : âge, sexe, peau grasse et maladies associées
Les recherches montrent que la dermite séborrhéique atteint principalement les jeunes adultes, particulièrement entre 18 et 40 ans, avec une nette prédominance masculine. Ce constat s’explique en partie par l’activité hormonale favorisant une peau grasse et une sécrétion accrue de sébum.
D’autres profils sont considérés « à risque » : patients obèses, immunodéprimés – en particulier porteurs du VIH – ou souffrant de pathologies neurologiques telles que la maladie de Parkinson. Le rôle du VIH est bien documenté, le déficit immunitaire – même minime – rendant la peau plus vulnérable à l’agression fongique et aux inflammations récurrentes.
Chez le nourrisson, la forme connue sous le nom de « croûtes de lait » apparaît fréquemment sur le cuir chevelu dans les premiers mois de vie, puis disparaît généralement vers 18 mois sans séquelles.
Influences environnementales et comportementales sur la dermite séborrhéique
Plusieurs causes externes ou contextuelles contribuent à déclencher ou aggraver la dermite séborrhéique. Parmi elles, l’équilibre psychologique joue un rôle central. Les périodes de stress chronique, un sommeil perturbé ou des émotions intenses agissent comme de puissants facteurs déclenchants pour les poussées.
L’environnement immédiat – climat froid et sec, pollution, air conditionné, variations saisonnières – influence également la sévérité de l’affection. Les habitudes d’hygiène et les pratiques cosmétiques peuvent aussi modifier la flore cutanée, parfois de façon délétère.
Effet du stress, alimentation et hygiène dans le déclenchement des poussées
Un stress mal maîtrisé, couplé à une alimentation déséquilibrée (excès de sucres, graisses, alcool), accentue la propension aux flare-ups. Par ailleurs, une hygiène insuffisante ou, au contraire, excessive avec des produits agressifs déséquilibre le microbiote protecteur de la peau et majore l’irritation.
Les conseils d’experts recommandent alors une hygiène douce, adaptée et régulière, privilégiant des soins formulés sans alcool ni agents gras occlusifs.
Risques liés à l’alcool, tabac, climat et produits cosmétiques
L’usage régulier d’alcool ou de tabac, fréquemment retrouvé chez certains patients, aggrave la dermite séborrhéique en fragilisant la barrière cutanée et en favorisant l’inflammation.
Le recours à des cosmétiques contenant beaucoup de corps gras ou d’alcool, ainsi qu’un climat froid et sec, sont réputés pour intensifier les symptômes. Un repérage des facteurs aggravants est donc indispensable dans la prise en charge.
Facteur de risque | Impact sur la dermite séborrhéique |
|---|---|
Âge (18-40 ans) | Fréquence maximale des formes chroniques |
Sexe masculin | Prédisposition hormonale (peau grasse) |
VIH, maladies neurologiques | Augmentation du risque de formes sévères ou rebelles |
Tabac, alcool | Irritation et détérioration de la barrière cutanée |
Climat froid/sec | Aggravation des poussées et des symptômes |
Diagnostic, traitement et prise en charge globale de la dermite séborrhéique
Manifestations cliniques, diagnostic différentiel et cas spécifiques du nourrisson
Le diagnostic de la dermite séborrhéique repose sur l’aspect caractéristique des lésions : plaques rouges, squames grasses blanches ou jaunes, parfois croûtes, surtout sur le cuir chevelu, le visage ou le tronc. Le prurit est fréquent et l’évolution se fait par poussées récidivantes.
La maladie doit être distinguée du psoriasis (lésions plus nettement délimitées, squames argentées, atteinte possible des coudes/genoux), de l’eczéma, de la rosacée ou de la dermatite atopique. Un dermatologue évalue minutieusement chaque cas, surtout si l’évolution change ou si le traitement ne donne pas de résultat.
Chez le nourrisson, la forme appelée croûtes de lait, touche le cuir chevelu et parfois les plis, mais disparaît en général spontanément avant 18 mois.
Affection | Signes distinctifs |
|---|---|
Dermite séborrhéique | Squames grasses, plaques rouges, prurit, cuir chevelu/zone T atteints |
Psoriasis | Squames sèches, plaques bien circonscrites, coudes/genoux fréquemment |
Eczéma | Démangeaisons, lésions suintantes, allergie souvent en cause |
Stratégies thérapeutiques : traitements topiques, oraux et alternatives douces
La prise en charge de la dermite séborrhéique repose principalement sur des traitements topiques. Les antifongiques comme le kétoconazole, la ciclopiroxolamine ou le sulfure de sélénium sont efficaces en crème, lotion ou shampooing (ex. Selsun®), utilisés en cure puis en entretien.
Les dermocorticoïdes sont parfois nécessaires lors de poussées aiguës sous contrôle médical, mais sur de courtes périodes pour limiter les risques d’effets indésirables ou de rebond. Des solutions alternatives comme le gluconate de lithium offrent un effet apaisant, avec moins d’effets secondaires, particulièrement chez les patients à peau fragile.
Dans certains cas sévères ou résistants, des traitements oraux tels que les rétinoïdes à faible dose peuvent être envisagés pour limiter les récidives.
Utilisation d’antifongiques (shampooing ou crème)
Alternance avec produits doux pour préserver la barrière cutanée
Contrôle médical en cas de résistance ou extension des lésions
Mesures hygiéno-diététiques pour prévenir et contrôler la dermite séborrhéique
L’entretien de la peau passe également par des habitudes de vie soignées et adaptées. Privilégier des produits nettoyants doux, éviter les soins agressifs aux bases alcoolisées, adopter une hygiène régulière et la modération alimentaire sont des gestes quotidiens essentiels.
L’équilibre alimentaire, la gestion du stress et l’éviction des facteurs favorisants (tabac, alcool, produits cosmétiques inadaptés) constituent des piliers pour prévenir les rechutes. Il est également conseillé de demander un bilan médical en cas de récidives inexpliquées ou de symptômes atypiques, notamment pour éliminer des causes sous-jacentes comme le VIH.
Gestion à long terme : caractère récidivant et suivi médical adapté
La dermite séborrhéique évolue sur un mode chronique-récidivant, obligeant à repenser la gestion sur le long terme. Un suivi dermatologique régulier permet d’adapter la prise en charge selon la saison, l’évolution des symptômes ou la survenue de complications.
Des journaux de suivi ou applications dédiées peuvent aider à repérer les pics de prurit ou de poussées, facilitant l’adaptation du traitement. L’attention portée au contexte médical global (neurodégénérescence, immunodépression, antécédents de psoriasis ou eczéma) guide la stratégie.
En adoptant une démarche proactive, centrée sur l’éducation thérapeutique et la réactivité face aux alertes, il est possible de maintenir une qualité de vie satisfaisante. Les progrès attendus dans la compréhension du rôle du microbiote et des nouvelles molécules ouvrent également de nouvelles perspectives pour 2026.
Comment distinguer une dermite séborrhéique d’un psoriasis ou d’un eczéma ?
La dermite séborrhéique présente des plaques rouges recouvertes de squames grasses, principalement sur le cuir chevelu, le visage et le tronc. Le psoriasis se manifeste par des squames sèches, épaisses et argentées, souvent aux coudes et genoux. L’eczéma, quant à lui, provoque démangeaisons, rougeurs et parfois suintements, surtout en cas d’allergie. Un diagnostic médical est essentiel pour trancher.
Pourquoi la dermite séborrhéique récidive-t-elle fréquemment ?
La maladie est chronique car elle dépend de facteurs internes (sébum, terrain immunitaire) et externes (stress, climat, habitudes de vie). Même si les traitements sont efficaces pour soulager les poussées, les facteurs favorisants persistent, rendant la surveillance et l’entretien indispensables.
Les shampooings antifongiques comme Selsun® sont-ils efficaces ?
Oui, ces shampooings à base de sulfure de sélénium réduisent la charge fongique de Malassezia sur le cuir chevelu, limitant les poussées et les démangeaisons. Ils doivent être utilisés suivant les recommandations médicales, en alternance avec des produits plus doux.
Existe-t-il un traitement naturel ou doux pour la dermite séborrhéique ?
Certaines alternatives comme les crèmes à gluconate de lithium ou des huiles spécifiques apaisantes apportent des bénéfices, mais leur efficacité reste moindre par rapport aux traitements médicamenteux validés. L’essentiel reste la douceur des soins et le respect du microbiote cutané.
Quand consulter d’urgence ?
En cas d’extension rapide, de fortes douleurs, de croûtes épaisses, ou si la dermite séborrhéique apparaît chez un adulte immunodéprimé (VIH notamment), une consultation rapide s’impose pour un diagnostic et une adaptation du traitement.