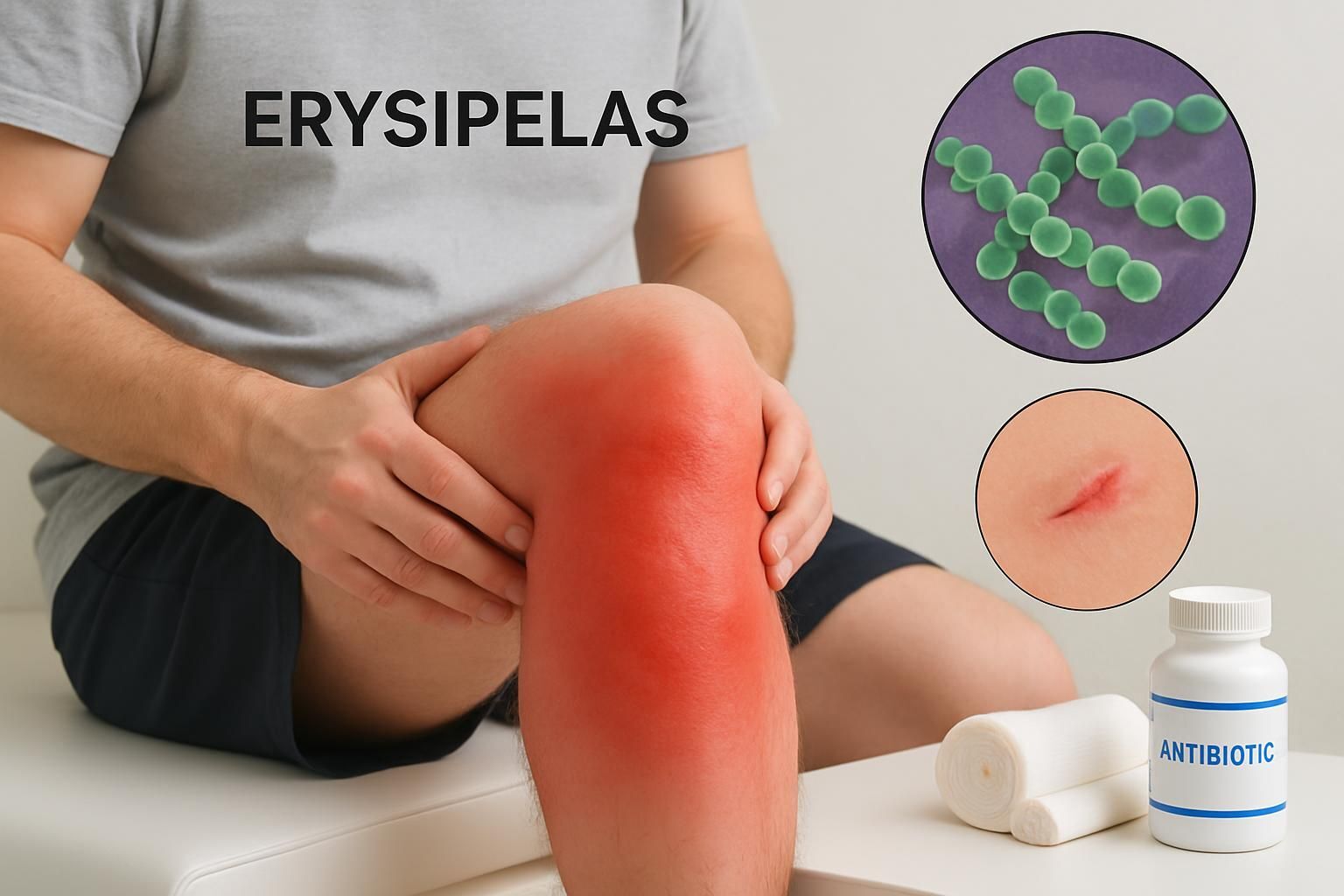
L’érysipèle est une infection aiguë de la peau qui touche chaque année des milliers de personnes en France. Parfois confondu avec d’autres pathologies dermatologiques, il se manifeste brutalement par une plaque rouge, chaude et douloureuse, souvent accompagnée de fièvre. Cette maladie, qui cible majoritairement les membres inférieurs, n’épargne pas le visage ou le tronc, et préoccupe en particulier les personnes âgées ou immunodéprimées. Grâce à une approche scientifique rigoureuse et des mesures adaptées, la prise en charge a nettement progressé, limitant les risques de récidive et de complications sévères. Aujourd’hui, la réactivité du diagnostic et le respect des consignes thérapeutiques restent essentiels pour enrayer l’infection et rassurer les patients quant à l’issue généralement favorable de l’érysipèle. L’enjeu demeure cependant important : identifier précocement le problème, comprendre ses mécanismes, et maîtriser les facteurs de risque à travers une stratégie de prévention personnalisée. S’appuyer sur les conseils des professionnels de santé, actualisés en avril 2024, s’avère ainsi fondamental pour éviter l’escalade vers l’hospitalisation ou des séquelles durables.
En bref :
L’érysipèle : infection cutanée aiguë principalement localisée sur les jambes et le visage.
Agent principal : streptocoque bêta-hémolytique du groupe A pénétrant via une plaie, mycose ou traumatisme minime.
Symptômes : début brutal, fièvre élevée, rougeur vive, douleur, œdème localisé, chaleur.
Facteurs de risque : âge avancé, lymphœdème, surpoids, antécédents, immunodépression.
Traitement recommandé : antibiothérapie orale ciblée (ex : amoxicilline), repos, soins cutanés adaptés.
Prévention essentielle : hygiène stricte, hydratation de la peau, surveillance, antibioprophylaxie si récidives.
Définition précise de l’érysipèle : infection cutanée aiguë bactérienne
L’érysipèle désigne une infection aiguë de la peau d’origine bactérienne, provoquant une inflammation rapide et localisée du derme et de l’hypoderme superficiel. Cette pathologie est caractérisée par l’apparition soudaine d’une plaque rouge, chaude et douloureuse, s’accompagnant fréquemment d’une fièvre élevée. Accessible au large public, l’érysipèle reste un motif de préoccupation en dermatologie et en médecine générale, car il concerne aussi bien les enfants que les adultes, avec une prédilection pour les individus plus âgés.
Le tableau clinique associe des symptômes locaux francs (placard inflammatoire, douleur, œdème) et des signes généraux, sans équivoque avec d’autres infections superficielles de la peau. Une prise en charge adaptée s’impose pour limiter les complications — abstraction faite d’introduction ou de conclusion, il convient d’entrer dans le détail des caractéristiques anatomocliniques de la maladie, selon l’âge et les facteurs d’exposition.
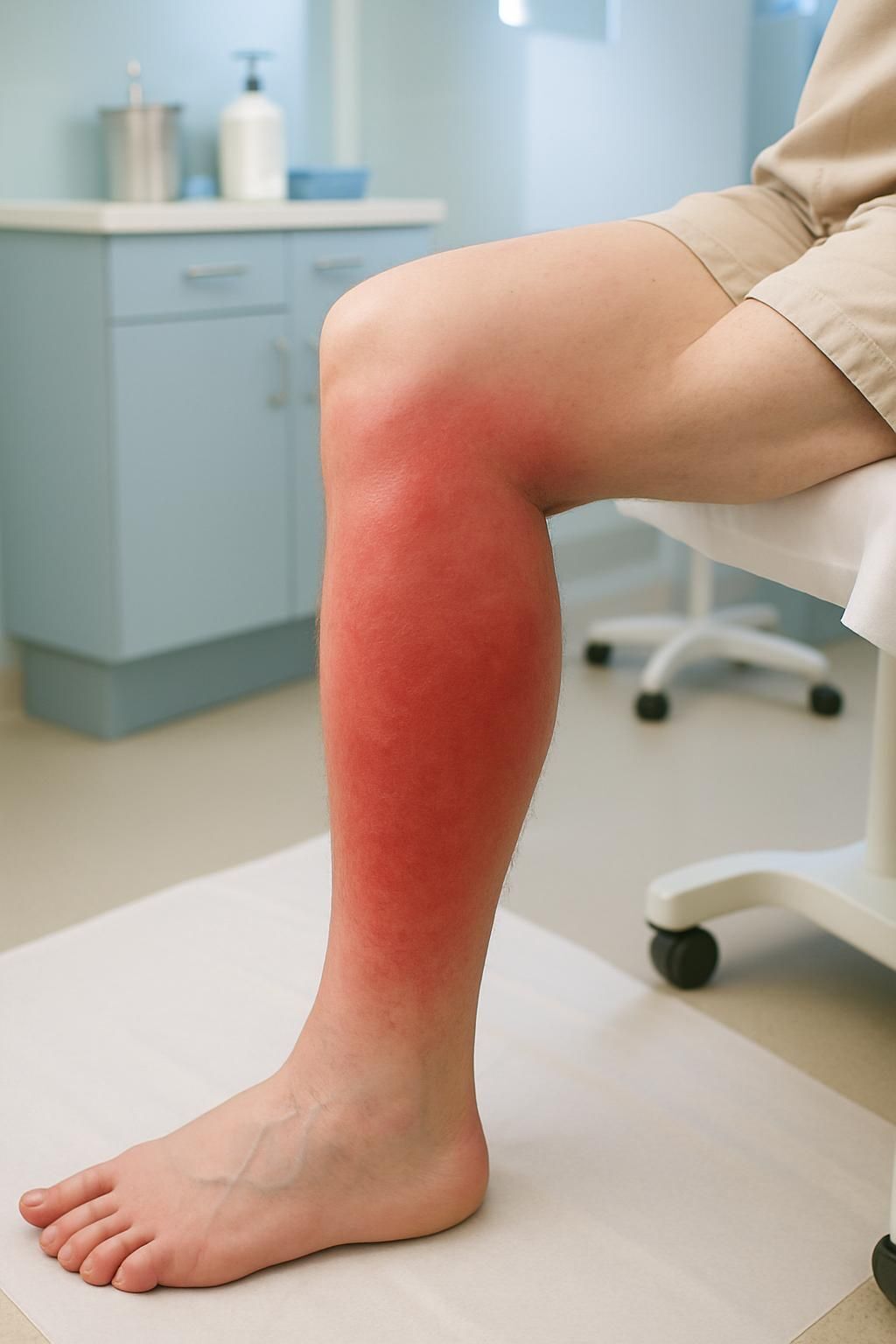
Origine bactérienne et localisation typique de l’érysipèle
Streptocoque bêta-hémolytique du groupe A : agent principal
L’agent pathogène le plus fréquemment impliqué dans l’érysipèle est le streptocoque bêta-hémolytique du groupe A, une bactérie naturellement présente sur la peau et dans l’environnement. Son caractère invasif explique la rapidité de la symptomatologie dès lors qu’il parvient à franchir les barrières cutanées. Il s’agit d’un germe hautement sensible à plusieurs antibiotiques, ce qui permet une efficacité rapide de l’antibiothérapie lorsqu’elle est débutée sans délai.
Zones préférentielles : jambes et visage
Le plus souvent, l’érysipèle cible les jambes, du fait d’un micro-traumatisme ou de pathologies veino-lymphatiques sous-jacentes. Le visage, particulièrement la joue et le nez, est également atteint, notamment chez les enfants ou dans certaines conditions d’hygiène. Toutefois, une atteinte au niveau des membres supérieurs ou du tronc n’est pas exceptionnelle, et de rares abstracts rapportent des cas d’atteinte des organes génitaux externes.
Mécanisme d’infection cutanée par érysipèle
Portes d’entrée bactériennes : plaies, mycoses et traumatismes
La survenue d’un érysipèle dépend de la pénétration bactérienne via une porte d’entrée sur la peau. Les conditions favorisant cette intrusion sont multiples : simples plaies, dermatoses préexistantes (eczéma chronique, psoriasis), intertrigos (macération entre deux zones de peau), ou encore mycoses interdigitées (entre les orteils principalement). Un petit traumatisme, passé inaperçu auparavant, suffit parfois. Il n’est pas rare qu’un simple grattage d’insecte ou une fissure plantaire évolue vers un épisode infectieux franc.
Exemple : Madame L., 64 ans, victime d’un érysipèle suite à des fissures au talon mal traitées pendant un épisode de chaleur estivale.
Exemple : Monsieur E., 45 ans, a développé un érysipèle du visage après un rasage agressif ayant créé des microcoupures.
Pour prévenir l’infection, il s’avère donc primordial d’inspecter régulièrement la peau et de réagir à tout signe d’inflammation ou de blessure, même minime.
Manifestations cutanées : rougeur, chaleur, douleur et fièvre
Sur le plan clinique, l’érysipèle se signale par une rougeur très nette et localisée, ainsi qu’une chaleur ressentie sous la main, une douleur au toucher, et un œdème localisé. La lésion est bien limitée, contrairement à d’autres infections cutanées plus diffuses. Cette symptomatologie s’accompagne souvent d’une fièvre supérieure à 38°C, qui précède parfois l’apparition de la plaque. L’évolution peut être rapide, ce qui explique la nécessité d’un diagnostic précoce pour enrayer le développement de l’infection.
Groupes à risque et facteurs prédisposants de l’érysipèle
Âges concernés et conditions favorisant l’éruption cutanée
Enfants, adultes de plus de 40 ans et pic vers 60 ans
Si l’érysipèle peut affecter les plus jeunes, il apparaît majoritairement à partir de la quarantaine, avec une incidence maximale autour de 60 ans. Ce pic s’explique par la fréquence accrue de troubles vasculaires, de lymphœdème ou de lésions cutanées durables chez les personnes âgées. Toutefois, les enfants restent exposés lors d’épisodes infectieux collectifs, notamment en cas de mauvaise hygiène du visage ou de traumatismes répétés.
Pathologies associées : œdème, lymphœdème, mycose interdigitale
Différentes affections de la peau favorisent l’apparition de l’érysipèle, en particulier les situations d’œdème chronique, de lymphœdème (retard de drainage lymphatique), de mycoses interdigitées ou encore de lésions cicatricielles anciennes. La persistance d’une plaie ou d’une zone suintante accroît fortement la vulnérabilité aux infections bactériennes comme celle-ci.
Voici les facteurs prédisposants principaux :
Facteur | Mécanisme |
|---|---|
Œdème chronique | Entrave au drainage lymphatique, macération |
Lymphœdème | Stase lymphatique favorisant la colonisation bactérienne |
Mycose interdigitale | Fragilisation de la barrière cutanée |
Facteurs aggravants non directs et immunodépression
Influence du surpoids, obésité et antécédents d’érysipèle
Le surpoids et l’obésité sont des facteurs de risque indirects bien établis. Ils favorisent la survenue d’œdème, de troubles de circulation, et de micro-lésions invisibles à l’œil nu. Les antécédents d’érysipèle augmentent également le risque de récidive, en multipliant les faiblesses structurelles de la peau. Cette réalité clinique souligne l’importance d’un suivi au long cours chez les patients présentant plusieurs épisodes au cours de leur vie.
Rôle des maladies chroniques et traitements immunosuppresseurs
Certaines pathologies, comme le diabète, l’alcoolisme ou les insuffisances veineuses, favorisent indirectement l’érysipèle sans constituer des causes directes. Par ailleurs, les traitements immunosuppresseurs (chimiothérapie, corticoïdes au long cours) ou les affections entraînant une immunodépression rendent également la peau plus vulnérable à l’infection. Cette fragilité impose un dépistage plus vigilant des signes précurseurs.
Symptômes typiques et diagnostic clinique de l’érysipèle
Signes cutanés caractéristiques et localisations diverses
Plaque inflammatoire bien délimitée : douleur, chaleur et œdème
L’érysipèle se distingue par une plaque inflammatoire à contours nets, souvent très rouge et surélevée par rapport à la peau saine. La douleur et la chaleur locale sont majeures, accompagnées d’un œdème marqué. Chez certains patients, une adénopathie régionale (gonflement des ganglions) complète le tableau, signalant une propagation régionale de l’infection.
Localisation principale : jambes (plus de 65 % des cas signalés en milieu hospitalier en France).
Autres cas : visage, bras, tronc, organes génitaux externes.
Lieux fréquents : jambes, visage, membres supérieurs, tronc
Sur le visage, la plaque concerne fréquemment la joue, pouvant être associée à un œdème de la paupière. Sur les membres, elle épouse la forme du segment atteint, montant parfois jusqu’au genou ou à la cuisse. Il est important de différencier l’érysipèle de la cellulite infectieuse, qui présente des limites plus diffuses et un aspect moins « saillant ».
Diagnostic sans examens systématiques et rôle des bilans complémentaires
Recherche des facteurs favorisants et complications systémiques
Dans la plupart des situations, le diagnostic repose sur la clinique seule : la brutalité des signes généraux, l’aspect caractéristique de la lésion, l’évolution rapide. Aucun examen n’est systématiquement nécessaire sauf en cas d’atypie, de contexte particulier (immunodépression, risque de complications), ou d’absence de réponse au traitement. La prise de sang (inflammation, globules blancs) et les hémocultures permettent alors de repérer une éventuelle infection systémique ou de surveiller les sujets fragiles.
Prise en charge thérapeutique et prévention des récidives d’érysipèle
Traitement antibiotique ciblé et mesures symptomatiques associées
Amoxicilline et alternatives en cas d’allergie
Le traitement de référence demeure l’antibiothérapie orale à base d’amoxicilline, à dose adaptée au poids, sur une durée typique de 2 semaines. En cas d’allergie avérée, la pristinamycine constitue l’alternative majeure. Les antibiotiques topiques en pommade sont proscrits : non seulement ils s’avèrent inefficaces, mais ils favorisent aussi le développement d’une antibiorésistance préoccupante pour la santé publique.
Antibiotique | Indication |
|---|---|
Amoxicilline | Traitement de première intention |
Pristinamycine | Alternative en cas d’allergie à la pénicilline |
Rejet des traitements topiques et importance du repos
En complément de l’antibiothérapie, la prise d’antalgiques (paracétamol), d’antipyrétiques (contre la fièvre) et le repos sont essentiels. Le membre atteint doit être surélevé autant que possible pour faciliter le drainage et réduire l’œdème. Selon la localisation, des conseils pratiques sont adaptés : une attelle pour immobiliser un bras, des béquilles pour éviter la marche sur une jambe douloureuse ; pour le visage, la limitation des mouvements est préconisée. La contention veineuse peut être envisagée après diminution de la douleur et de l’inflammation.
Critères de gravité, complications rares et nécessité d’hospitalisation
Signes d’alerte : aggravation, fièvre élevée et comorbidités
Certaines situations requièrent d’urgence une évaluation en milieu hospitalier. Une hospitalisation est indiquée en cas de non-amélioration sous traitement après 48 heures, de fièvre très élevée, de signes généraux de gravité (hypotension, confusion), d’obésité morbide, ou chez le nourrisson et le patient immunodéprimé. La surveillance vise à prévenir toute évolution défavorable, en particulier la propagation systémique de l’infection.
Risques d’abcès, septicémie et fasciite nécrosante
Parfois, des complications surviennent, dont l’abcès sous-cutané nécessitant un geste chirurgical, la septicémie (infection généralisée) ou, plus rarement, la fasciite nécrosante, insidieuse et menaçante. Cette dernière impose une prise en charge médico-chirurgicale rapide pour éviter une issue fatale.
Prévention des récidives par soins cutanés et antibioprophylaxie
Hygiène, traitement des portes d’entrée et mesures physiques adaptées
La prévention de la récidive passe avant tout par la réduction des portes d’entrée : traitement rigoureux des intertrigos, hydratation régulière de la peau, assèchement soigneux des espaces interdigitaux, port de bas de contention pour limiter le lymphœdème. Un examen dermatologique régulier permet d’anticiper les épisodes à risque.
Antibioprophylaxie prolongée et vaccination antitétanique
Lorsque les récidives sont nombreuses, une antibioprophylaxie prolongée peut être prescrite, sous forme de pénicilline faiblement dosée à prendre plusieurs mois. Chaque cas est discuté individuellement selon l’histoire médicale du patient. De plus, veiller à ce que le vaccin antitétanique soit à jour peut éviter d’autres surinfections secondaires.
Retenons que bien traité, un érysipèle évolue favorablement en une à trois semaines. Un diagnostic et un traitement rapides sont garants d’une guérison complète, la surveillance attentive évitant la majorité des complications.
Comment reconnaître un érysipèle ?
L’érysipèle se manifeste par une plaque rouge, bien délimitée, chaude, douloureuse et œdémateuse, accompagnée d’une fièvre souvent supérieure à 38°C. La localisation principale est la jambe, mais le visage ou d’autres zones peuvent être atteints. En cas de doute, une consultation rapide chez un professionnel de santé reste indispensable.
Quels sont les facteurs de risque de l’érysipèle ?
Les facteurs de risque incluent l’âge supérieur à 40 ans, les antécédents d’érysipèle, le surpoids, l’obésité, la présence d’œdème ou de lymphœdème, la mycose interdigitale et toute porte d’entrée cutanée (plaie, intertrigo). L’immunodépression liée à une maladie chronique ou un traitement augmente également la vulnérabilité.
Quel traitement privilégier pour un érysipèle ?
Le traitement repose principalement sur une antibiothérapie orale ciblée (amoxicilline en première intention, pristinamycine en cas d’allergie). Les traitements locaux (pommades antibiotiques) sont déconseillés, tout comme les anti-inflammatoires non stéroïdiens ou les corticoïdes, qui peuvent masquer la gravité et aggraver le pronostic.
Comment prévenir les récidives d’érysipèle ?
La prévention passe par l’élimination des portes d’entrée cutanées, des soins réguliers de la peau, le traitement des mycoses, l’hygiène stricte des espaces interdigitaux et, en cas de lymphœdème, le port de contention veineuse. Une antibioprophylaxie prolongée peut être discutée en cas de récidive.
Quels sont les signes de gravité nécessitant une hospitalisation ?
Une absence d’amélioration après 48h de traitement, une fièvre persistante ou très élevée, des comorbidités majeures, une obésité morbide, un âge avancé, ou des troubles de la conscience sont des signes d’alerte. Ils justifient de consulter sans délai une structure hospitalière.