En bref
Molluscum contagiosum : infection cutanée virale bénigne, touche principalement enfants et adultes jeunes.
Lésions typiques : papules nacrées à ombilication centrale, localisées sur le corps ou les zones génitales.
Contagion modérée : par contact direct ou objets contaminés, rôle controversé des piscines.
Traitement le plus souvent inutile, guérison spontanée en quelques mois, possibilités de curetage, cryothérapie, laser ou topiques.
Innovation 2024 : gel berdazimer sodium (Zelsuvmi®), traitement antiviral accélérant la guérison.
Prévention : hygiène, protection des lésions, éviter le grattage et le partage d’objets.
Complications rares : surinfection et formes sévères chez immunodéprimés (VIH).
Consultation conseillée si extension rapide, surinfection, lésions près des yeux ou suspicion d’IST.
Discrete mais visible sur la peau, le molluscum contagiosum intrigue autant qu’il inquiète, en particulier chez les parents d’enfants touchés ou chez les jeunes adultes. Cette pathologie virale bénigne, qui sévit depuis l’Antiquité, a connu une recrudescence avec la vie en collectivité moderne. Les lésions perlées qu’elle engendre s’installent sur la peau, souvent sans gêne majeure, mais soulèvent de nombreuses interrogations sur leur caractère contagieux, leur traitement et les mesures de prévention à adopter. Les nouveaux traitements, comme le gel marketé en 2024, apportent quant à eux des perspectives novatrices et réconfortantes, modifiant sensiblement la prise en charge traditionnelle. Pourtant, la simplicité de son diagnostic et le pronostic très favorable invitent à une réassurance raisonnée, loin de l’affolement ou du recours systématique à la dermatologie interventionnelle.
La Société Française de Dermatologie défend d’ailleurs une approche pragmatique, centrée sur la prudence, la pédagogie auprès des familles et la gestion adaptée des formes atypiques ou des cas particuliers (immunodéprimés, formes génitales, etc.). À travers l’exemple d’Alicia, 8 ans, qui a contracté le molluscum contagiosum à l’école et dont la famille a été confrontée à la stigmatisation, cet article propose un repère précis pour comprendre la maladie, l’identifier, agir ou rassurer autour de soi, en s’appuyant sur des solutions concrètes et des recommandations actualisées.
Définition détaillée du molluscum contagiosum : virus, lésions et types viraux
Le molluscum contagiosum est une infection cutanée virale d’évolution bénigne, provoquée par un virus de la famille des poxvirus. Ce micro-organisme, hautement adapté à la peau humaine, engendre des lésions très caractéristiques souvent facilement identifiables lors d’un simple examen clinique.
Quatre types viraux sont répertoriés (MCV-1 à MCV-4), chacun avec des spécificités épidémiologiques : le type 1 domine nettement chez les enfants, tandis que les types 2, 3 et 4 sont plus fréquemment constatés chez l’adulte et, dans certains cas précis, lors d’une IST, en lien avec les habitudes sexuelles ou la fréquence de contacts peau à peau. Les lésions surviennent quelques semaines après la contamination, la période d’incubation variant selon l’âge, la localisation et l’état immunitaire du sujet.
Caractéristiques clés du molluscum contagiosum viral et bénin
Avant tout, il importe de rappeler que le molluscum contagiosum est strictement bénin chez l’adulte immunocompétent et chez l’enfant. L’infection n’entraîne aucune transformation cellulaire maligne ni effet systémique grave. La maladie se manifeste par une éruption de papules perlées, sans fièvre ni altération de l’état général. Sa propagation se manifeste le plus souvent en milieux collectifs, mais le niveau de contagion reste modéré comparé à d’autres virus cutanés.
Les parents d’enfants concernés peuvent ainsi être rassurés : le risque de complications est faible et les cicatrices éventuelles ne sont quasiment jamais définitives. La vigilance s’impose néanmoins pour les personnes immunodéprimées, notamment celles vivant avec le VIH, pour lesquelles les lésions peuvent être plus nombreuses et volumineuses.
Description précise des lésions perlées à ombilication centrale
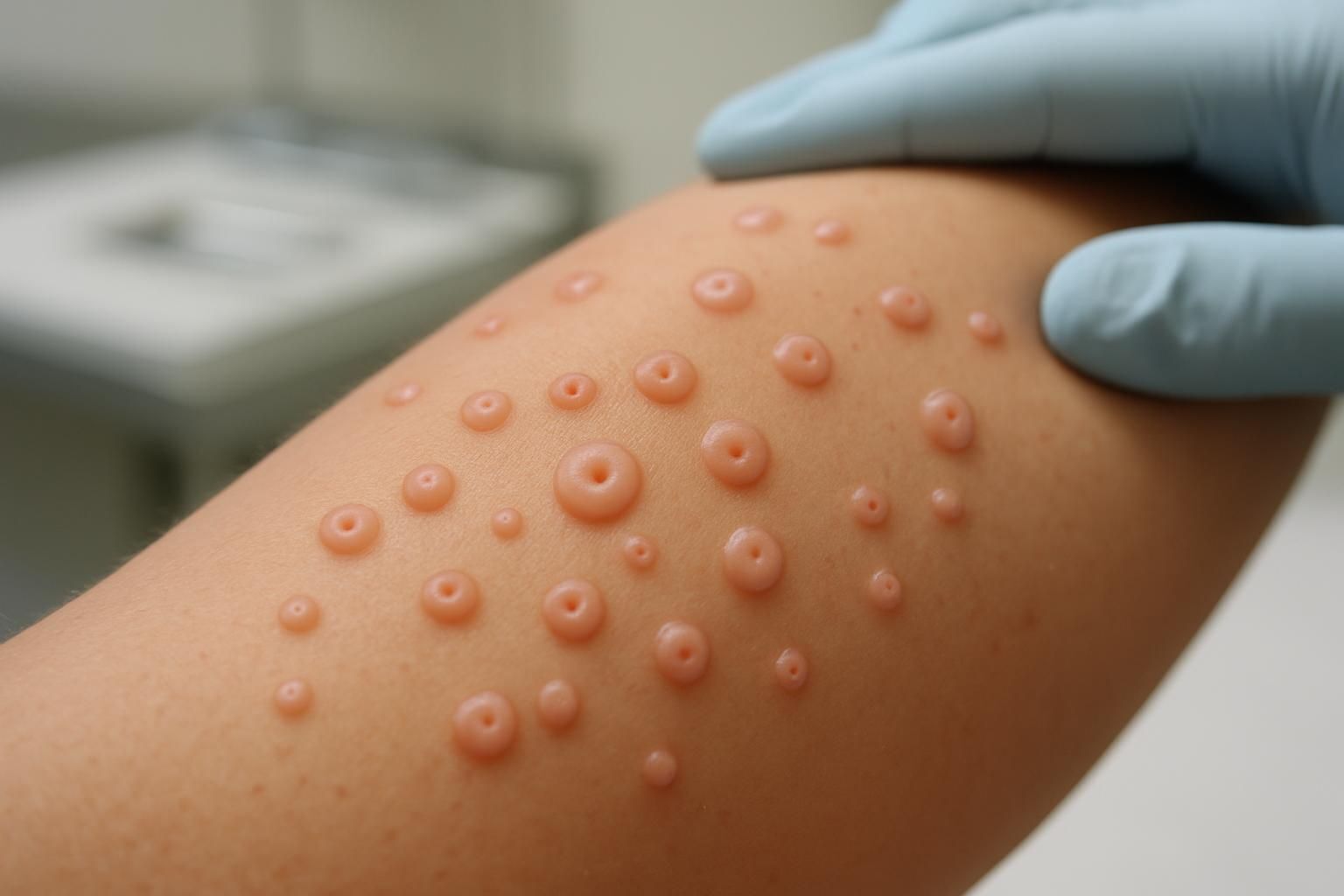
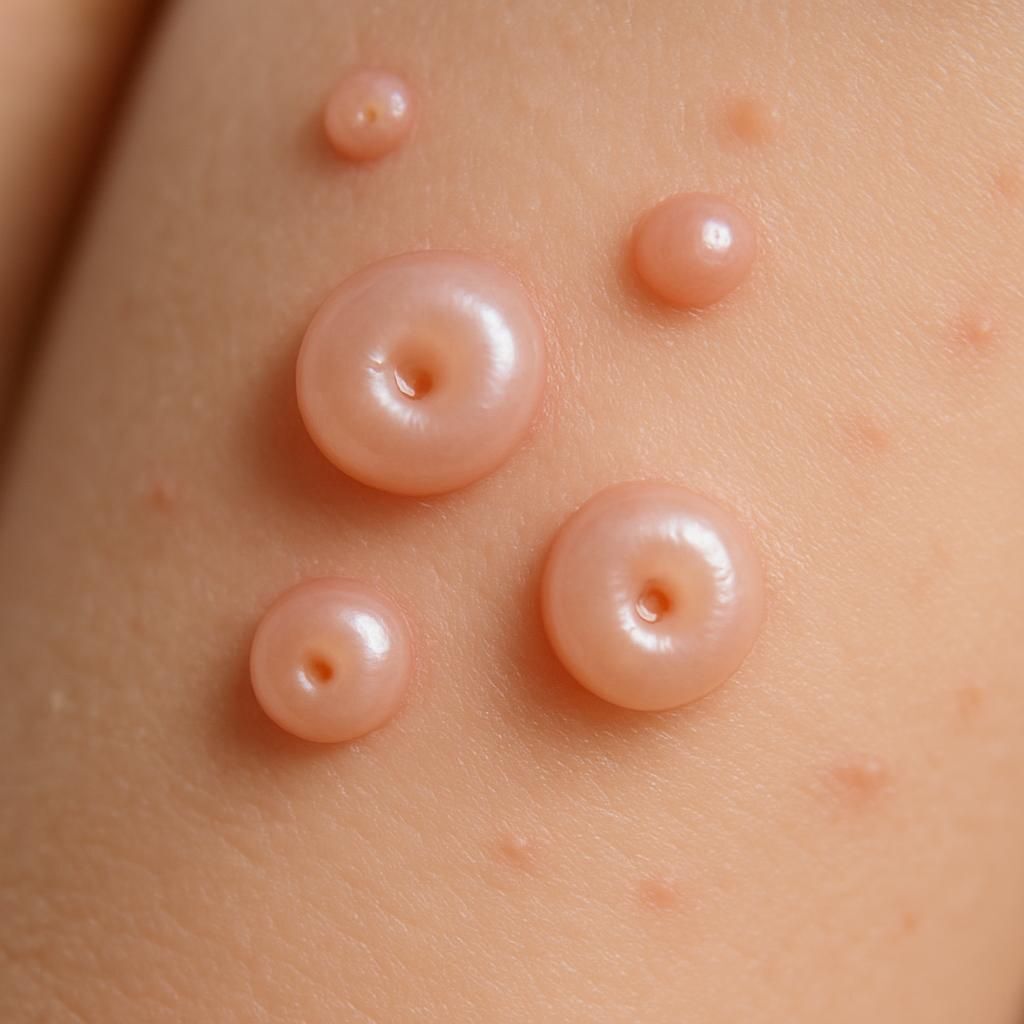
Les lésions typiques du molluscum contagiosum sont de petites papules bombées, translucides ou nacrées, évoquant une perle ou une “petite bille d’eau”. Leur surface lisse brille légèrement, et chacune présente en son centre une dépression minime, appelée “ombilication centrale”. Cette forme centrale caractéristique facilite le diagnostic à l’œil nu et différencie le molluscum d’autres infections, comme les verrues.
En grattant ou en comprimant ces papules, il peut s’écouler une substance blanchâtre, contenant le virus et rendant la lésion particulièrement contagieuse à ce moment précis. Cette particularité justifie la place centrale donnée à la prévention et à l’éducation à l’hygiène.
Distribution typique des papules selon l’âge : enfant versus adulte
Chez l’enfant, les papules se disposent volontiers sur le tronc, les membres (pli du bras, cuisse, coude), parfois le visage. Les lésions sont isolées ou dispersées, mais n’envahissent pas généralement le cuir chevelu ni les paumes-plantes. À l’inverse, chez l’adulte, et surtout à la faveur d’un contexte sexuel particulier (rapports non protégés, partenaires multiples), elles apparaissent volontiers au niveau du pubis, du bas-ventre, des cuisses et de la région génitale.
Cette différence de localisation entre adultes et enfants permet souvent d’orienter vers l’origine du virus et d’adapter la prise en charge. Le contexte familial, les antécédents et le nombre de lésions aident évidemment le praticien à apporter des conseils adaptés.
Types viraux et distinction entre IST et formes pédiatriques
Dans la littérature, quatre types (MCV-1 à 4) sont distingués. Le type 1 (Molluscum contagiosum virus type 1) reste l’apanage des jeunes enfants et explique la majorité des cas communautaires. Les types 2 et 3 sont plus volontiers repérés lors de formes contractées au cours de rapports sexuels non protégés, et classées comme IST.
Chez les adultes vivant avec le VIH, ou les personnes immunodéprimées, ces types viraux peuvent donner lieu à des lésions volumineuses, plus nombreuses, parfois difficiles à maîtriser par le système immunitaire. La distinction précise entre ces types importe lors d’un bilan global, surtout si une transmission sexuelle est suspectée, afin d’orienter au mieux le dépistage des autres IST associées et d’adapter la stratégie thérapeutique.
Symptomatologie visuelle du molluscum contagiosum et évolution cutanée
La présentation clinique du molluscum contagiosum est avant tout dermatologique : il se manifeste par l’apparition d’un nombre variable de petites papules, dont l’aspect et l’évolution permettent de faire la différence avec d’autres pathologies.
Aspect visuel et localisation fréquente des lésions
L’apparence des lésions est spécifique : taille variant de 1 à 5 mm, forme régulière, brillance nacrée et teinte chair, blanchâtre ou rosée. Cette morphologie leur confère une reconnaissance immédiate chez l’enfant et l’adulte. La localisation dépend de l’âge et du contexte, mais globalement, les papules adorent les zones de friction (plis, creux axillaires, coude, face interne des cuisses), ainsi que le visage chez le jeune enfant.
Chez l’adulte, l’atteinte des régions génitales et du bas-ventre doit faire évoquer une contamination par IST. Rarement, certaines formes peuvent se retrouver autour des paupières, source d’angoisse surtout lorsqu’un enfant est concerné en collectivité. Illustrons ce propos à travers le cas d’Anna, 4 ans, exposée à des critiques à la crèche suite à des papules sur le visage : la compréhension du caractère bénin de ces lésions favorise l’acceptation sociale et limite inutilement les exclusions scolaires.
Nombre de papules et signes inflammatoires associés
Le nombre de lésions varie grandement – de l’unique papule à la vingtaine, voire plusieurs centaines chez l’immunodéprimé. Il n’est pas rare qu’un enfant présente une dizaine de papules sur des zones distinctes, sans pour autant ressentir de gêne. Des signes d’irritation locale, tels que rougeur périphérique, démangeaisons modérées, voire un suintement purulent, témoignent d’une réaction immunitaire ou d’un début de surinfection bactérienne.
Chez certains individus, la phase inflammatoire est l’annonce de la disparition prochaine des lésions, le système immunitaire “brûlant” littéralement les derniers vestiges viraux. Toutefois, un prurit intense ou un écoulement important doit amener à consulter.
Durée d’évolution et résolution spontanée de la maladie
L’évolution naturelle du molluscum contagiosum est marquée par sa capacité à guérir spontanément. Chez la majorité des enfants et des adultes sains, la disparition des lésions s’opère en 6 à 18 mois, parfois plus rapidement. Cette résolution s’accompagne rarement de cicatrisation persistante, sauf lorsqu’un grattage intempestif a favorisé une surinfection ou une excoriation profonde.
La patience reste donc de mise, et dans la majorité des situations, un « ne rien faire » opportun prévaut sur les interventions thérapeutiques. Cependant, la présence de nombreux molluscums ou le retentissement psychosocial peuvent conduire à envisager des alternatives, que nous aborderons plus loin.
Mécanismes de transmission du molluscum contagiosum et facteurs de contagiosité
La façon dont le molluscum contagiosum passe d’un individu à l’autre repose essentiellement sur le contact direct peau à peau. La contamination indirecte, par le biais d’objets partagés ou de textiles, s’avère possible mais moins fréquente. Plus les lésions sont nombreuses, excoriées ou grattées, plus le risque de contagion augmente.
Contact direct peau à peau et transmission indirecte par objets contaminés
La transmission survient généralement lors de jeux d’enfants, de gestes de soins ou lors d’activités physiques exigentes où la peau est exposée. Ces scénarios se retrouvent fréquemment en maternelle, en club de sport ou piscine municipale. Les objets tels que serviettes, vêtements, jouets peuvent servir de relais, surtout si du liquide issu des papules est en contact.
L’accent doit être mis sur l’importance de l’hygiène et l’usage individuel du linge ou des accessoires dans ces contextes, cela afin de réduire la diffusion en milieu collectif.
Contamination en milieu collectif versus transmission sexuelle adulte
Chez l’enfant, les écoles, les centres de loisirs ou les associations sportives constituent les principaux terrains de diffusion du molluscum contagiosum. A contrario, chez l’adulte jeune, la transmission sexuelle prédomine via contacts intimes, liens de couple ou partenaires multiples, particulièrement si des lésions génitales sont en cause.
Cette distinction n’est pas anodine : dans le cas d’une suspicion d’IST, il est nécessaire d’élargir le dépistage aux autres infections sexuellement transmissibles, d’autant plus pour protéger la santé du patient et de son entourage.
Rôle controversé des lieux humides comme les piscines dans la transmission
Le rôle des piscines dans la contagion du molluscum est longtemps resté débattu. Les dernières observations indiquent que le virus résiste mal à l’eau (chlore, température). Le vrai vecteur serait davantage les serviettes, les bancs ou les douches collectives insuffisamment désinfectées. Les autorités recommandent ainsi une prudence accrue sur l’usage individuel des accessoires de bain plutôt que l’évitement absolu des bassins.
Cela se traduit par des consignes très concrètes, à expliciter aux familles : privilégier la douche avant et après la baignade, ne jamais prêter son linge, assécher soigneusement les lésions et couvrir celles-ci d’un pansement waterproof si besoin.
Prise en charge médicale du molluscum contagiosum : diagnostic et consultation
Lorsqu’un molluscum contagiosum est suspecté, la démarche médicale consiste avant tout à poser le diagnostic sur l’aspect clinique. L’absence de fièvre, la forme typique des lésions et leur répartition suffisent, dans l’immense majorité des cas, à éviter des examens complémentaires ou des prélèvements.
Diagnostic clinique simple et reconnaissance des lésions caractéristiques
Le diagnostic repose sur l’observation attentive des papules : l’ombilication centrale, la brillance perlée, la taille et la couleur sont déterminants. Une dermoscopie (loupe médicale éclairante) peut affiner le diagnostic dans les cas difficiles (lésions très petites, doute avec des verrues).
En l’absence de facteurs de risque particuliers (immunodépression, VIH) ou de forme atypique, la prise en charge débute et s’arrête bien souvent à cette étape, le praticien prodiguant conseils d’hygiène et réassurance.
Indications dermatologiques : formes étendues, lésions génitales, cas atypiques
Dans les situations suivantes, le recours à un dermatologue s’impose :
Multiplicité importante des lésions sur plusieurs zones ou étendues jusqu’au visage
Atteinte génitale chez l’adulte ou l’adolescent
Suspicion d’immunodépression (VIH, trithérapie, pathologie chronique bénigne)
Absence de guérison après plus de 18 mois
Survenue de lésions volumineuses, rouges, douloureuses ou avec écoulement purulent persistant
Ces formes particulières requièrent une prise en charge adaptée, parfois multidisciplinaire.
Apports et limites de la téléconsultation pour le diagnostic et le suivi
La téléconsultation modifie grandement le parcours de soins depuis quelques années. Elle est parfaitement adaptée pour le diagnostic visuel du molluscum contagiosum si l’image est de bonne qualité. Cependant, sa limite principale demeure la difficulté à apprécier certains aspects (chaleur, douleur, fluctuation, tension sous-cutanée).
Pour la surveillance, l’outil permet de suivre l’évolution des lésions, rassurer les familles ou adapter les conseils sans délai. En cas de doute ou si une intervention s’avère justifiée (curetage, cryothérapie), une consultation en présentiel reste indispensable.
Situation clinique | Prise en charge proposée |
|---|---|
Éruption typique isolée chez l’enfant | Conseils d’hygiène; surveillance simple; pas de traitement |
Multiples papules disséminées | Avis dermatologique; envisager traitements locaux ou intervention |
Lésions génitales adulte | Consultation; bilan IST; traitement adapté |
Patient immunodéprimé (VIH…) | Suivi spécialisé; traitements spécifiques; prévention des risques |
Mesures préventives efficaces pour limiter la dissémination du molluscum contagiosum
Réduire la propagation du molluscum contagiosum repose sur un socle de mesures simples, à la portée de chaque famille ou adulte exposé. L’enjeu central consiste à diminuer le contact avec les lésions actives et à éviter la transmission indirecte, parfois insidieuse.
Hygiène des mains, évitement du grattage et gestion des objets personnels
Le triptyque “laver-dissuader-protéger” s’applique à la gestion des lésions :
Lavage soigneux et fréquent des mains, surtout après contact avec la zone atteinte
Décourager le grattage ou l’excoriation, renforcer la coupe régulière des ongles
Changement quotidien des vêtements en contact, privatisation du linge de toilette
Application de pansement ou recouvrement par vêtements longs pour limiter le contact
L’enfant doit être éduqué à ne pas toucher ses boutons, à signaler toute douleur ou suintement, et à demander l’aide d’un parent si besoin. Cette vigilance quotidienne favorise l’arrêt du cycle auto-inoculateur, où l’on s’infecte en transportant le virus d’une zone à une autre.
Précautions en milieux collectifs et durant les activités sportives
En collectivité, on veillera à ne pas partager les draps, serviettes, ballons ou tenues de sport. Le recours à des pansements étanches lors des sports aquatiques ou combats est conseillé. L’isolement scolaire systématique n’est pas requis, mais il doit être mentionné à l’établissement que l’enfant est porteur, afin d’adapter les activités et l’information.
Prévention sexuelle : pratiques protégées et dépistage des IST
Chez l’adulte, la prévention passe par :
Le port du préservatif lors des rapports à risque
L’arrêt temporaire des activités sexuelles en présence de lésions génitales visibles
Le dépistage régulier des IST, part intégrante d’une approche large en cas de pathologie sexuellement transmissible
La communication libre et claire avec le ou la partenaire s’avère essentielle, tout comme le signalement des symptômes à son médecin traitant sans délai.
Traitements du molluscum contagiosum : stratégies et options thérapeutiques
La gestion thérapeutique du molluscum contagiosum privilégie historiquement l’abstention, le traitement étant réservé aux formes gênantes, persistantes ou douloureuses. Ce choix est conforté par la notion de guérison spontanée, qui évite les séquelles et réduit l’exposition à des effets indésirables.
Abstention thérapeutique et guérison spontanée majoritaire
Ce “laisser-faire” éclairé prévaut dans 8 cas sur 10. Les médecins encouragent l’observation, l’éducation à la désinfection et l’explication du caractère auto-limité de la maladie. Cette stratégie fait écho à la posture défendue par la Société Française de Dermatologie, notamment pour les enfants.
Traitements invasifs : curetage, cryothérapie et laser avec leur tolérance
Lorsque le nombre, la localisation ou l’impact esthétique deviennent préoccupants, trois interventions sont envisagées :
Curetage : extraction mécanique des papules à l’aide d’une curette dermatologique. Procédé rapide mais potentiellement douloureux, d’où la nécessité d’une anesthésie locale, surtout chez l’enfant.
Cryothérapie : application d’azote liquide visant à détruire le tissu infecté. Elle provoque une sensation de brûlure ou de picotement, suivie d’une croûte et d’une chute du molluscum. L’acte doit être réalisé par un praticien entraîné pour limiter les complications (cicatrices, surinfection).
Laser : réservé aux formes récidivantes ou douloureuses, le laser permet une éviction rapide et ciblée des lésions, mais nécessite un plateau technique et n’est pas remboursé par la Sécurité sociale en routine.
Le choix entre ces approches dépend du profil de l’enfant, de la localisation, du seuil de tolérance à la douleur et du rapport bénéfices/risques.
Anesthésie locale pour les interventions chez l’enfant
Compte tenu du caractère désagréable voire douloureux des traitements invasifs, l’application préalable d’une crème anesthésiante (type Emla®, maintenant largement diffusée dans les cabinets) est pratiquée en pédiatrie. Cette précaution améliore l’expérience, augmente l’acceptation du traitement et limite les mouvements intempestifs.
Les familles doivent être informées de l’importance d’une surveillance les jours suivants, pour détecter rapidement les signes de surinfection locale.
Traitements topiques et leur efficacité variable
Certains produits locaux promettent une accélération de la disparition des lésions : crèmes kératolytiques (acide salicylique), rétinoïdes, antiseptiques, solutions à base de trétionine ou huile de tea-tree. Toutefois, leur efficacité réelle est très variable, et peu de substances présentent un niveau de preuve comparable aux interventions mécaniques ou au traitement antiviral récemment autorisé.
Option thérapeutique | Avantages | Inconvénients |
|---|---|---|
Curetage | Élimination immédiate des lésions | Douleur, cicatrice, intervention médicale |
Cryothérapie (azote liquide) | Rapide, efficace pour lésions limitées | Picotements, croûtes, non adaptée tout-petit |
Traitement topique | Utilisable à domicile, peu douloureux | Efficacité incertaine, irritation locale |
Laser | Résolution rapide, utile sur récidive | Coût, accès limité, cicatrice possible |
Innovations thérapeutiques 2024 : gel berdazimer sodium (Zelsuvmi®) et progrès antiviraux
L’année 2024 marque un tournant thérapeutique avec l’arrivé sur le marché du gel berdazimer sodium (Zelsuvmi®). C’est le premier antiviral topique spécifiquement validé pour le traitement du molluscum contagiosum, notamment chez l’adulte jeune et l’enfant dès 6 mois.
Mode d’action par libération d’oxyde nitrique et accélération de la guérison
Le mode d’action est innovant : l’application du gel sur les lésions libère localement de l’oxyde nitrique, connu pour son activité antivirale et son rôle dans le processus de cicatrisation cutanée. L’agent accélère la destruction des cellules infectées et diminue significativement la durée d’évolution de la maladie, d’après les essais randomisés publiés en 2023-2024.
Bénéfices cliniques et tolérance démontrés en essais récents
Les dernières études confirment une amélioration rapide, avec une clairance des molluscums observée en 12 à 16 semaines d’utilisation continue – bien plus rapide que la guérison naturelle. L’effet secondaire majeur reste l’irritation locale, rencontrée dans moins de 10 % des cas. Le traitement est bien toléré et peut être appliqué sur plusieurs lésions simultanément, sous contrôle médical.
L’accès à ce nouveau médicament transforme la gestion des cas gênants ou persistants, en offrant une alternative crédible à la cryothérapie ou au laser, surtout pour les jeunes patients ou ceux chez qui l’intervention est difficilement accepté.
Médicaments en développement pour le traitement innovant du molluscum
Au-delà de Zelsuvmi®, d’autres traitements topiques antiviraux, dont des molécules à base d’imiquimod ou d’acide nitrique, sont en phase d’expérimentation avancée en Europe et aux États-Unis. Les premiers retours salariés par les laboratoires révèlent une efficacité croissante, des contraintes d’application moindres et une tolérance renforcée, ouvrant la voie à une individualisation du traitement selon la quantité, la localisation ou l’âge du patient.
Complications rares du molluscum contagiosum et importance de la prévention des risques
Malgré leur rareté, les complications liées au molluscum contagiosum imposent vigilance et pédagogie. La plus courante est la surinfection bactérienne, survenant généralement lorsqu’une lésion a été grattée puis colonisée par des germes (notamment staphylocoques et streptocoques).
Surinfection bactérienne locale et nécessité d’antibiothérapie ciblée
En cas de rougeur marquée, de chaleur locale ou d’écoulement épais, une consultation s’impose. L’antibiothérapie est alors prescrite, adaptée à la flore retrouvée. Le nettoyage quotidien, le drainage si besoin et la surveillance positionnent la prévention comme élément clé.
L’expérience de la famille Dubois, dont le fils a développé une cellulite après manipulation des molluscums, souligne l’importance de ne jamais banaliser ces signes d’alerte.
Formes sévères chez immunodéprimés et complications oculaires exceptionnelles
Chez les sujets immunodéprimés, notamment les porteurs du VIH, les lésions peuvent être géantes, regroupées en bouquet ou exceptionnellement localisées autour des yeux, menaçant la cornée. Ces cas requièrent une collaboration rapprochée entre dermatologue et infectiologue.
Les complications ophtalmologiques impliquent parfois plusieurs spécialités, bien que de tels tableaux restent anecdotiques (moins de 0,5% des présentations générales).
Pronostic, conseils pratiques et situations nécessitant une consultation urgente
Dans l’immense majorité des cas, le pronostic du molluscum contagiosum est excellent. Chez l’enfant ou l’adulte immunocompétent, toutes les lésions finissent par s’effacer sans séquelle. Cette perspective est source d’apaisement, notamment pour les familles redoutant une chronicité ou la nécessité de traitements lourds.
Pronostic favorable et variabilité suivant âge et statut immunitaire
La durée de guérison diffère selon l’âge, la quantité de lésions et la qualité du système immunitaire. Plus le patient est jeune et son immunité forte, plus la rémission est rapide. Les immunodéprimés requièrent souvent un suivi renforcé et un ajustement thérapeutique spécifique.
En l’absence de plaintes ou de gêne, il suffit donc d’être patient et vigilant.
Conseils quotidiens : hygiène, isolation des lésions et gestion du grattage
Le quotidien s’organise autour de gestes simples :
Doucher l’enfant plutôt que le baigner
Isoler les lésions à l’aide de petits pansements ou vêtements couvrants
Expliquer que le grattage aggrave le risque de complications
Informer l’école, les amis, la babysitter, sans dramatiser
Tailler les ongles courts et surveiller leur propreté
L’impact psychosocial n’est pas à négliger : aider l’enfant à verbaliser ses émotions et dédramatiser avec le concours des rivaux, professeurs ou animateurs permet une meilleure intégration et moins de stigmatisation, comme en témoigne l’expérience d’Alicia présentée en début d’article.
Consultation rapide : surinfection, extension rapide, localisation oculaire
La consultation médicale ne s’impose que dans certains cas :
Surinfection présumée : écoulement, pus, rougeur diffuse et fièvre éventuelle
Apparition de multiples lésions en quelques jours
Localisation périlésionnelle (paupières, près des muqueuses, zone génitale adulte)
Patient à risque immunitaire (greffé, VIH…)
La téléconsultation doit rester un appoint, jamais l’unique solution en cas d’alarme clinique. Cette approche prudente, soutenue par les autorités sanitaires, garantit une gestion optimale et proportionnée à la situation réelle.
Le molluscum contagiosum peut-il revenir après guérison ?
Non, une fois guéries, les lésions de molluscum contagiosum n’entraînent pas d’immunité définitive, mais la réinfection est rare chez les sujets immunocompétents. Les personnes ayant un déficit immunitaire peuvent voir réapparaître des lésions, nécessitant une vigilance accrue.
Peut-on continuer à aller à l’école ou à la piscine avec un molluscum ?
Oui, à condition de couvrir les lésions actives par un pansement ou un vêtement. Il n’est pas nécessaire d’exclure l’enfant, mais il faut éviter le partage de linge ou d’objets personnels. Les activités aquatiques sont autorisées avec précaution et hygiène adaptée.
Quel traitement choisir pour un molluscum contagiosum chez l’enfant ?
Le plus souvent, aucun traitement spécifique n’est nécessaire : la guérison est spontanée. Si le nombre de lésions est important, gênant ou persistant, un avis médical permettra d’orienter vers un traitement local adapté, tel que cryothérapie, curetage ou, depuis 2024, gel berdazimer sodium.
Quels sont les risques en l’absence de traitement ?
Ils sont très faibles. Le principal danger est la surinfection locale, provoquée par le grattage. Des complications sévères ne surviennent que chez les personnes immunodéprimées (VIH notamment). La maladie ne dégénère pas en cancer et guérit spontanément chez la très grande majorité des patients.
Un adulte présentant des molluscums doit-il se faire dépister d’autres IST ?
Oui, il est conseillé à un adulte présentant des lésions génitales compatibles avec un molluscum contagiosum de réaliser un bilan IST complet, car plusieurs agents pathogènes peuvent être transmis simultanément lors des rapports sexuels.