Longtemps considérée comme une maladie réservée aux personnes âgées, la myélopathie cervicale suscite aujourd’hui une vigilance croissante. Ce trouble redouté du rachis cervical, principalement induit par la compression de la moelle épinière, bouleverse la vie quotidienne bien au-delà des seuls phénomènes de douleur chronique. Habileté manuelle diminuée, troubles sensitifs atypiques, marche hésitante, les conséquences impactent mobilité, sécurité et autonomie. La complexité du diagnostic et la subtilité des symptômes rendent parfois sa prise en charge tardive, alors même que le statu quo favorise la progression du handicap.
Entre prévention, stratégies de traitement conservateur, et indications chirurgicales, il s’agit d’une véritable course contre la montre pour préserver la fonction nerveuse et limiter les séquelles. Les solutions existent et associent approche méthodique, bons gestes au quotidien et innovations médicales. À une époque où l’espérance de vie ne cesse de croître, comprendre la myélopathie revient à prendre soin de notre capital mobilité, car aucune génération n’est totalement à l’abri de cette pathologie invalidante.
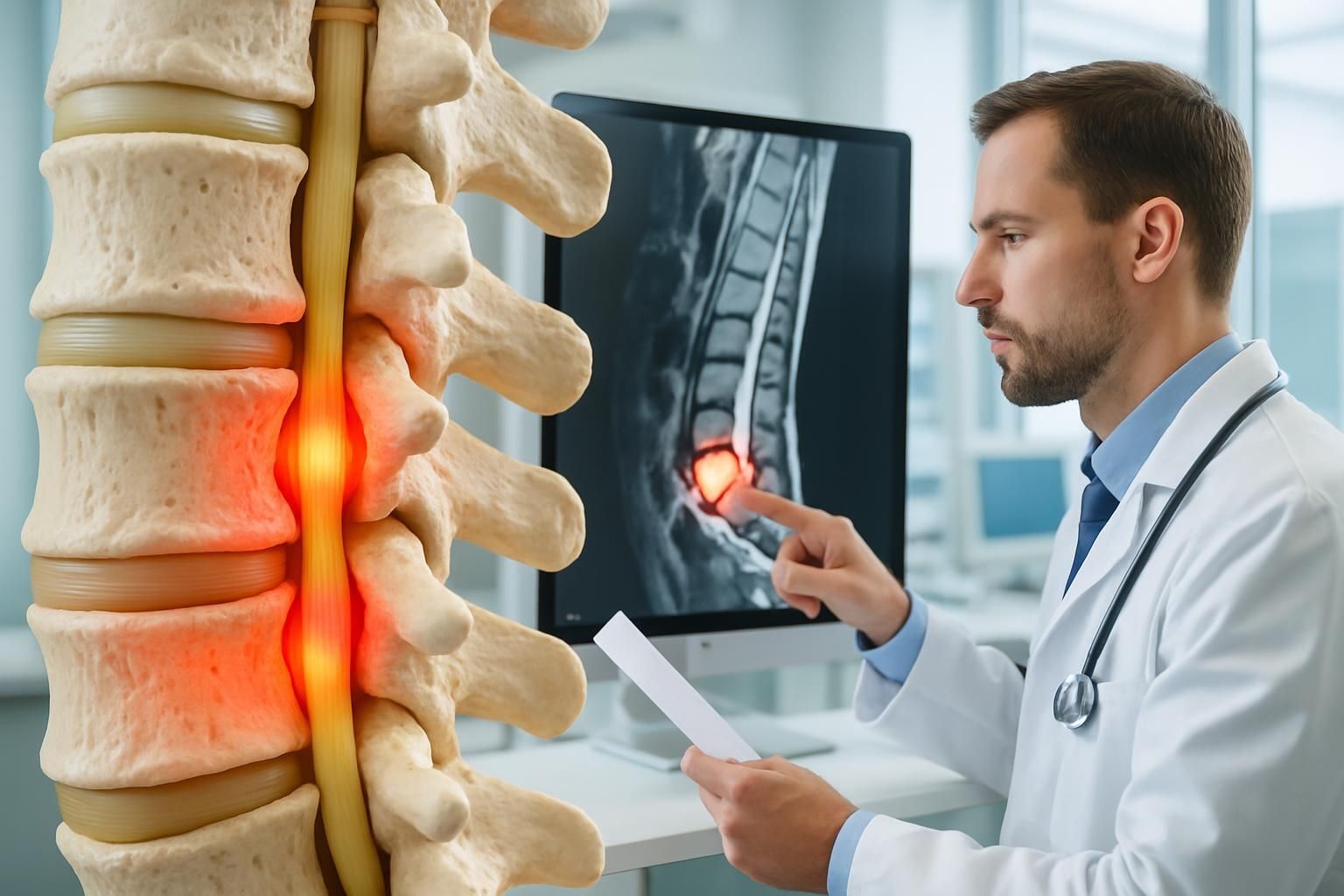
La myélopathie cervicale est la forme la plus fréquente et la plus grave, liée à la compression de la moelle épinière par une sténose cervicale.
Troubles moteurs, sensitifs et sphinctériens doivent alerter face à une possible évolution progressive.
Le diagnostic précoce, fondé sur l’examen neurologique et l’IRM cervicale, améliore les perspectives de récupération.
Plusieurs causes peuvent induire une myélopathie : dégénérescence liée à l’âge, infection, inflammation, traumatisme ou anomalies anatomiques.
Traitement conservateur (repos, médication, kinésithérapie) ou chirurgie selon la gravité et la progression des symptômes.
La prévention et l’adoption de postures ergonomiques limitent le risque, surtout chez les personnes exposées à l’arthrose ou à des antécédents familiaux.
Comprendre la myélopathie cervicale : définition et enjeux
Qu’est-ce que la myélopathie et comment la reconnaître ?
La myélopathie désigne une altération du fonctionnement de la moelle épinière, le plus souvent causée par une agression ou une compression en région cervicale. Cela se traduit par une interruption partielle ou totale du passage des influx nerveux entre le cerveau et le reste du corps. La forme la plus fréquente, la myélopathie cervicale, survient dans le cou, là où la moelle est particulièrement vulnérable en cas de rétrécissement ou de déformation du canal rachidien.
Les manifestations ne sont pas toujours spectaculaires au début. On observe classiquement une faiblesse dans les mains, de la maladresse à la marche, parfois associées à des fourmillements et une perte de la dextérité. Les symptômes varient selon la sévérité et la localisation de la lésion, ce qui explique la diversité des situations rencontrées. Dès l’apparition de ces signaux d’alerte, il convient de solliciter une évaluation médicale, car l’évolution spontanée peut conduire à un handicap durable.
Distinction entre myélopathie et radiculopathie : localisation et symptômes
Il est essentiel de différencier le tableau de la myélopathie de celui d’une radiculopathie. Dans le cas d’une radiculopathie, l’atteinte siège au niveau d’une racine nerveuse et non de la moelle épinière. Les symptômes sont alors plus localisés, se manifestant typiquement par une douleur aiguë, des pertes de sensations ou une faiblesse limitée à un territoire précis du bras ou de la jambe.
A contrario, la myélopathie cervicale affecte, par la compression centrale, plusieurs fonctions à la fois : motrices (force, marche), sensitives (touchers atypiques), voire sphinctériennes (contrôle urinaire). Cette dissémination des troubles traduit un dysfonctionnement plus global du système nerveux central. Les mécanismes et la prise en charge diffèrent donc radicalement, soulignant l’importance d’un diagnostic précis.
Les causes fréquentes de la myélopathie : un panorama détaillé
Myélopathie dégénérative et cervicarthrosique : le rôle du vieillissement
La première cause de myélopathie reste le vieillissement du rachis cervical. Progressivement, la colonne vertébrale subit des modifications articulaires et discales. L’aplatissement des disques, la prolifération d’ostéophytes et l’épaississement ligamentaire provoquent un rétrécissement du canal, appelé sténose cervicale. Ces phénomènes conjugués, regroupés sous le terme de myélopathie cervicarthrosique, sont fréquemment observés après 50 ans, mais peuvent survenir plus tôt chez des sujets exposés à d’importants contraintes biomécaniques.
Au fil des années, la perte d’élasticité des structures rachidiennes aggrave la compression de la moelle épinière. Ces altérations dégénératives sont également responsables de douleurs cervicales chroniques, de raideurs et de troubles moteurs insidieux, avec un impact majeur sur l’autonomie.
Myélopathie d’origine infectieuse, tumorale et inflammatoire : comprendre les facteurs sous-jacents
Outre la forme dégénérative, certaines infections (tuberculose, staphylocoque) peuvent envahir les vertèbres ou les tissus proches et entraîner une compression secondaire de la moelle épinière. Les tumeurs (métastases, lymphomes, ou méningiomes), qu’elles soient bénignes ou malignes, représentent également une menace pour l’intégrité du canal rachidien. Les maladies inflammatoires, notamment la spondylarthrite ankylosante ou des pathologies auto-immunes, modifient l’équilibre biomécanique des vertèbres et génèrent une inflammation chronique pouvant jeter les bases d’une myélopathie progressive.
Dans chacun de ces cas, la vigilance est accrue en présence de douleur persistante, de fatigue inexpliquée ou d’antécédents médicaux spécifiques. Un diagnostic rapide conditionne le pronostic fonctionnel.
Causes traumatiques, métaboliques et toxiques de la myélopathie
Un traumatisme cervical (chute, accident de la route, pratique sportive à risque) peut provoquer une myélopathie aiguë, parfois dramatique, notamment en cas de fracture ou de luxation vertébrale. Dans certaines circonstances, des troubles métaboliques (carences en vitamine B12, maladies thyroïdiennes) ou des expositions toxiques (alcool chronique, radiothérapie, substances chimiques) affectent également la fonction de la moelle épinière. Ces myélopathies d’origines variées nécessitent une approche différenciée, en fonction du mécanisme exact de la compression ou de la souffrance nerveuse.
Un point commun subsiste : l’importance de rechercher l’étiologie précise de l’atteinte pour cibler au mieux les mesures de traitement et éviter toute aggravation irréversible.
Anatomie et facteurs anatomopathologiques responsables de la myélopathie
Compression médullaire cervicale : épaississement ligamentaire, ostéophytes et déformation discale
Dans la myélopathie, la moelle épinière souffre d’une compression mécanique. Trois facteurs anatomiques prédominent : l’épaississement ligamentaire (principalement de la ligamentum flavum), la croissance d’ostéophytes (excroissances osseuses) et la déformation des disques intervertébraux. Ces structures hybrides, à la fois souples et rigides, perdent leur fonctionnalité d’absorption des chocs avec l’âge ou sous l’effet de microtraumatismes répétés.
Chez Monsieur Martin, 57 ans, enseignant éprouvant des difficultés à boutonner sa chemise et une douleur sourde aux épaules, une IRM a mis en évidence un rétrécissement sévère du canal cervical du fait d’un disque hernié et d’ostéophytes massifs. Cette illustration typique met en lumière la contribution combinée des modifications ligamentaires et discales à la myélopathie.
Rétrécissement du canal rachidien cervical : mécanismes et conséquences
Le canal rachidien cervical mesure normalement entre 13 et 17 mm. En dessous d’un certain seuil (généralement 10 mm), la moelle épinière est exposée à une compression constante, accentuée lors des mouvements du cou. Cette sténose cervicale chronique perturbe la distribution des signaux moteurs et sensitifs, induisant progressivement une faiblesse et des troubles de la coordination.
Dans ce contexte, chaque millimètre compte. Une tendance familiale à ce rétrécissement, une ancienne fracture ou une poussée inflammatoire, comme dans la spondylarthrite, amplifient le risque d’altération sévère et irréversible. Préserver la largeur du canal demeure un enjeu majeur de prévention en ergonomie comme en médecine du travail.
Facteurs anatomiques majeurs | Conséquence type | Exemple de situations |
|---|---|---|
Épaississement ligamentaire | Sténose cervicale et compression médullaire | Vieillissement, microtraumatismes répétés |
Ostéophytes | Rétrécissement du canal, raideur cervicale | Arthrose évoluée, surcharge mécanique |
Déformation discale | Hernie, protrusion, perte d’amortissement | Effort intense, antécédent familial |
Symptômes spécifiques de la myélopathie cervicale : reconnaître les signes clés
Troubles moteurs associés à la myélopathie : faiblesse, spasticité et troubles de la marche
La manifestation la plus caractéristique de la myélopathie cervicale demeure la faiblesse progressive des membres supérieurs, parfois associée à une spasticité (raideur musculaire) et à un trouble de la coordination motrice. Les patients décrivent souvent une difficulté à manipuler des objets fins, à écrire ou à maintenir une posture stable en marchant. Un exemple concret concerne une secrétaire âgée de 62 ans qui n’arrivait plus à tenir un stylo ni à marcher sans trébucher : des signes d’alerte à ne pas banaliser.
Le risque de chute augmente lorsqu’apparaît une instabilité de la marche, associée à une douleur ou une sensation de jambes “cotonneuses”. Ces troubles imposent aux soignants et proches de rester attentifs à toute perte d’autonomie inhabituelle.
Manifestations sensorielles : paresthésies, fourmillements et troubles sensitifs atypiques
La myélopathie provoque bien souvent des troubles de la sensibilité, en particulier des paresthésies (“fourmis”, sensations de chaud/froid ou d’engourdissement) dans les mains, les avant-bras et parfois les jambes. Ces ressentis, d’abord occasionnels, deviennent permanents à mesure que la compression s’aggrave.
La spécificité sensorielle peut se révéler déroutante : certains patients rapportent des troubles du toucher fin, une perte de la capacité à percevoir la vibration ou l’incapacité à reconnaître de petits objets dans la poche. Autant de signaux discrets mais évocateurs qui, associés à la douleur cervicale, poussent à rechercher une myélopathie dès les premiers stades.
Implication sphinctérienne et signes cliniques importants comme le signe de Babinski
À un stade avancé, la myélopathie cervicale peut interférer sur les fonctions sphinctériennes, se traduisant par une urgenturie, des fuites ou au contraire une sensation de blocage de la miction (dysurie). Ces troubles témoignent d’une atteinte centrale importante de la moelle épinière et correspondent à des situations d’urgence diagnostique.
Le signe de Babinski (extension réflexe du gros orteil à la stimulation plantaire) s’observe souvent, marquant la souffrance de la voie pyramidale. Il s’associe à une aggravation globale du tableau clinique, justifiant une surveillance rapprochée et une réflexion sur l’indication chirurgicale précoce.
Symptômes majeurs | Manifestation concrète | Signification clinique |
|---|---|---|
Faiblesse motrice | Difficulté à monter les escaliers, maladresse des mains | Souffrance motrice centrale |
Paresthésies | Fourmillements, engourdissements | Atteinte des fibres sensitives |
Troubles sphinctériens | Urgenturie, fuites, dysurie | Atteinte médullaire avancée |
Signe de Babinski | Extension anormale du gros orteil | Lésion de la voie pyramidale |
Évolution progressive des symptômes : prévenir l’aggravation rapide
Dans la majorité des myélopathies, les symptômes évoluent insidieusement sur plusieurs mois. Des phases d’accalmie alternent parfois, donnant un faux sentiment de stabilité. Toutefois, une aggravation brutale, avec apparition rapide d’une faiblesse majeure ou de signes sphinctériens, doit conduire à une consultation immédiate en urgence.
La prévention de cette progression repose avant tout sur la détection précoce, l’éducation des patients et leur entourage, ainsi que sur la réévaluation régulière de l’état neurologique au fil du temps.
Diagnostic de la myélopathie : explorations cliniques et paracliniques essentielles
Examen neurologique approfondi : recherche des réflexes pathologiques et évaluation motrice
Le diagnostic de la myélopathie repose d’abord sur un examen neurologique détaillé. Celui-ci vise à déceler la présence de réflexes anormaux (Babinski, Hoffman), à tester la force musculaire, l’amplitude du geste, la rapidité d’exécution, et enfin la marche sur un parcours défini. Ces éléments permettent d’apprécier le degré de faiblesse, les troubles de coordination et la sévérité du déficit fonctionnel.
Une évaluation spécifique de la sensibilité fine, de la proprioception et de la capacité de préhension complète l’analyse, orientant vers une origine centrale. Cette rigueur d’évaluation conditionne le choix du traitement, en tenant compte du retentissement sur la vie quotidienne du patient.
Imagerie cervicale par IRM : visualiser la compression médullaire et la sténose du canal rachidien
Au terme du bilan clinique, l’imagerie vient étayer le diagnostic. L’IRM cervicale s’impose comme l’examen de référence, car elle offre une visualisation directe de la moelle épinière, des éléments comprimants (hernie discale, épaississement ligamentaire, ostéophytes) et du degré de sténose cervicale. L’IRM précise aussi l’existence éventuelle d’une souffrance intrinsèque de la substance médullaire (œdème, atrophie).
Ce bilan morphologique minutieux permet de statuer sur la nécessité d’une prise en charge chirurgicale rapide ou de poursuivre une surveillance active avec un traitement conservateur.
Examens complémentaires : radiographies dynamiques, scanner, électromyographie et bilans sanguins
D’autres examens complètent l’IRM selon les situations : les radiographies dynamiques recherchent une instabilité, le scanner renseigne sur les détails osseux, tandis que l’électromyographie permet d’écarter une neuropathie périphérique ou une atteinte radiculaire pure. Un bilan sanguin oriente vers une cause métabolique ou inflammatoire, guidant le choix du traitement (antibiotique, rééquilibrage nutritionnel).
Cette démarche pluridisciplinaire assure une approche globale, respectant la complexité de chaque tableau clinique de myélopathie.
Facteurs de risque et prévention de la myélopathie cervicale
Risques liés à l’âge, antécédents et anomalies congénitales du canal vertébral
Plusieurs facteurs créent un terrain propice à la survenue d’une myélopathie. L’âge avancé constitue le principal, lié à la dégénérescence progressive des structures du rachis. Les antécédents de sténose cervicale familiale, les traumatismes répétés (port de charges lourdes, activités sportives à impact élevé) et certaines affections rhumatismales comme la spondylarthrite, exposent également à un risque accru.
Il existe enfin des anomalies congénitales du canal vertébral (canal étroit de naissance), qui réduisent la marge de sécurité en cas d’agression secondaire. Dans tous les cas, un suivi médical régulier et l’anticipation des situations à risque s’imposent pour limiter l’évolution silencieuse de la myélopathie.
Prévention active : postures ergonomiques, exercices musculaires et maintien du poids corporel
La prévention des myélopathies passe par l’adoption de gestes et routines simples, que ce soit au travail ou à domicile :
Maintenir une posture ergonomique, surtout lors de la manipulation d’un ordinateur ou de la conduite, à l’aide de supports adaptés.
Pratiquer des exercices d’étirement et de renforcement musculaire ciblés, idéalement encadrés par un professionnel.
Éviter la surcharge pondérale, qui accentue les contraintes sur le rachis cervical.
Consulter rapidement lorsqu’une douleur cervicale persistante s’accompagne de symptômes nouveaux.
Dans une entreprise de logistique, la formation continue à la manipulation sécurisée des charges et la mise à disposition de sièges réglables a permis de réduire de 30% l’incidence des douleurs cervicales chroniques, limitant ainsi le développement de myélopathies professionnelles au fil de l’âge.
Traitements de la myélopathie : stratégies conservatrices et indications chirurgicales
Approches conservatrices : repos, kinésithérapie ciblée et traitements médicamenteux
En l’absence de déficits neurologiques majeurs ou de syndrome évolutif, le traitement initial privilégie un repos adapté, le port temporaire d’une minerve si la douleur est intense, associés à la prescription d’antalgiques, d’anti-inflammatoires, ou d’antibiotiques en cas de suspicion infectieuse. La kinésithérapie ciblée vise à restaurer les amplitudes articulaires, à renforcer les muscles stabilisateurs du cou et à améliorer la proprioception.
L’objectif principal de ces traitements est de soulager les douleurs et de ralentir la progression de la myélopathie. Dans les formes associées à une maladie métabolique, un traitement spécifique s’impose (apport de vitamine B12, correction d’un trouble thyroïdien).
Chirurgie de la myélopathie : techniques, objectifs et bénéfices attendus
Lorsque la myélopathie s’aggrave ou résiste au traitement conservateur, la chirurgie devient incontournable. Elle vise principalement à lever la compression de la moelle épinière, éviter la progression du handicap et, lorsque possible, restaurer une fonction perdue. Plusieurs techniques chirurgicales existent, adaptées à la topographie et à la nature de la lésion compressive.
Différentes techniques chirurgicales : discectomie, laminectomie et fusion arthrodèse
Trois grands types d’interventions sont couramment réalisées :
La discectomie : retrait du disque intervertébral responsable de la compression, accessibilité antérieure ou postérieure selon le siège du conflit.
La laminectomie : ablation d’une partie de l’os postérieur (lamina) pour élargir le canal rachidien.
La fusion arthrodèse : mise en place de greffes ou de matériel d’ostéosynthèse pour stabiliser durablement le segment opéré.
Le choix repose sur l’anatomie, l’étendue de la compression et l’état général du patient. Dans tous les cas, l’équipe chirurgicale veille à adapter la technique pour limiter le risque de complication et maximiser les bénéfices fonctionnels.
Risques et surveillance postopératoire : gérer les complications sans dramatiser
Comme toute intervention, la chirurgie de la myélopathie comporte des risques spécifiques : infection, saignement, blessure neurologique, échec de fusion ou instabilité résiduelle. Ces complications restent rares, mais justifient une surveillance rapprochée, notamment dans les jours et semaines suivant l’opération.
La récupération nécessite souvent une rééducation prolongée et une adaptation temporaire du poste de travail. Un accompagnement personnalisé permet d’optimiser le retour à l’autonomie, tout en rassurant sur les perspectives d’évolution.
Détection précoce et suivi de la myélopathie : conseils pratiques pour patients et professionnels
Surveillance des premiers signes et consultation rapide face aux symptômes inquiétants
L’identification précoce d’une faiblesse motrice, de troubles sensitifs inexpliqués ou de difficultés à la marche doit inciter à consulter. La présence de phénomènes sphinctériens impose une évaluation neurologique en urgence, car l’enjeu est de préserver, autant que possible, l’intégrité de la moelle épinière et d’éviter une aggravation durable.
Professionnels de santé, aidants et patients doivent collaborer sur un registre proactif : suivi régulier, adoption des bons réflexes ergonomiques, vigilance lors d’antécédents familiaux ou de conditions professionnelles à risque.
Accompagnement et attentes réalistes sur la récupération, notamment après chirurgie
Après un traitement chirurgical ou conservateur, l’amélioration des symptômes se fait souvent de façon progressive. Les troubles moteurs ou sensitifs peuvent persister, parfois de façon définitive, surtout si le diagnostic a été tardif. Maintenir une activité physique douce, respecter la rééducation, et accepter un rythme de récupération parfois lent sont des facteurs de succès à long terme.
Le soutien moral, notamment à travers les groupes de patients ou le dialogue avec d’autres personnes ayant surmonté une myélopathie, participe aussi à la reconstruction psychologique et à la qualité de vie, quelle que soit l’issue du protocole de traitement.
Peut-on prévenir la myélopathie cervicale ?
Adopter une posture ergonomique, maintenir un poids sain et pratiquer régulièrement des exercices de renforcement du cou contribuent à réduire le risque de myélopathie cervicale. Un suivi médical régulier et la prise en compte des antécédents familiaux sont également essentiels pour anticiper les complications.
Quels sont les signes qui doivent alerter et pousser à consulter d’urgence ?
Une aggravation rapide de la faiblesse, une perte de contrôle urinaire ou des troubles de la marche brutaux justifient une consultation en urgence. Ces signes traduisent une atteinte sévère de la moelle épinière nécessitant un diagnostic et une prise en charge rapide.
La chirurgie est-elle toujours nécessaire en cas de myélopathie ?
Non, la chirurgie n’est indiquée qu’en cas de compression sévère, d’évolution rapide des symptômes ou d’échec du traitement médical. De nombreux patients bénéficient des traitements conservateurs si la myélopathie est prise en charge précocement.
Quelle est la place de la rééducation après chirurgie d’une myélopathie cervicale ?
La kinésithérapie post-opératoire est fondamentale pour restaurer mobilité et force musculaire. L’accompagnement rééducatif doit être individualisé et progressif pour maximiser les chances de récupération sans brusquer le processus de guérison.
Existe-t-il un risque de myélopathie chez les personnes jeunes ?
Bien que plus rare, la myélopathie peut survenir chez les sujets jeunes, notamment après un traumatisme ou chez ceux porteurs de malformation congénitale. La vigilance est particulièrement recommandée en présence de symptômes neurologiques ou d’un terrain familial à risque.